Les mélanomes
Les cancers de la peau
Introduction
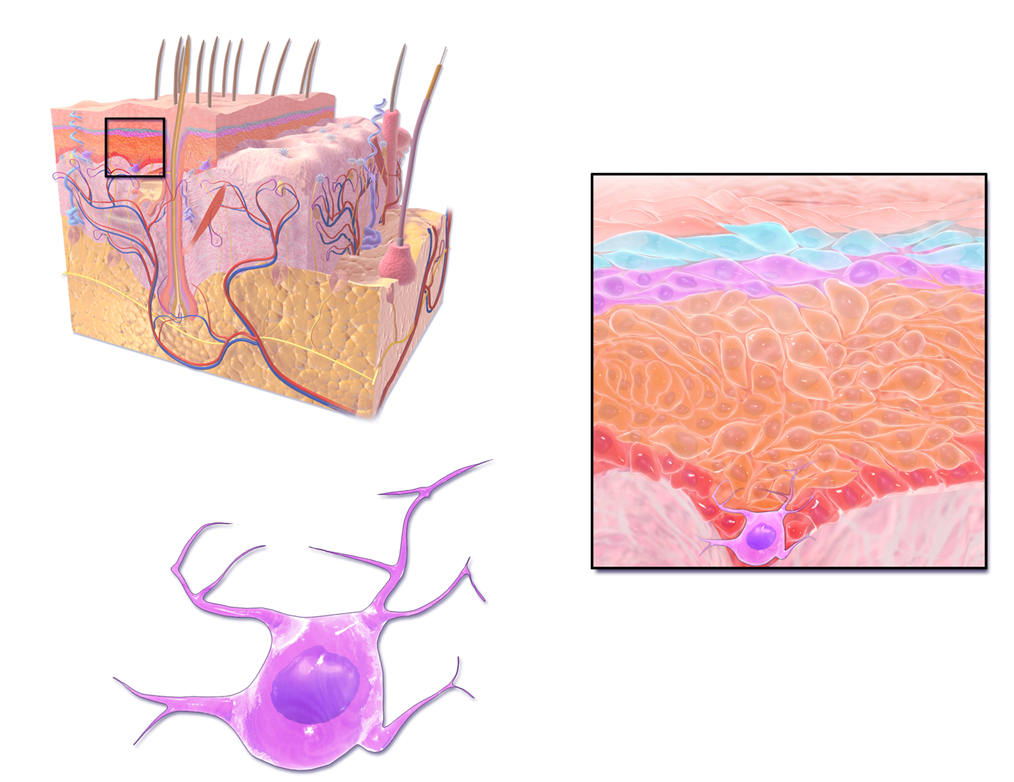
Le mélanome est une tumeur maligne développée aux dépends des mélanocytes, cellules localisées au niveau de la couche basale de l’épiderme chargées de produire la mélanine (pigment).
Le mélanome est un cancer rare (10% des cancers de la peau) beaucoup moins fréquent que les carcinomes, mais potentiellement grave en raison de sa capacité à disséminer au sein des ganglions ou dans des organes distants.
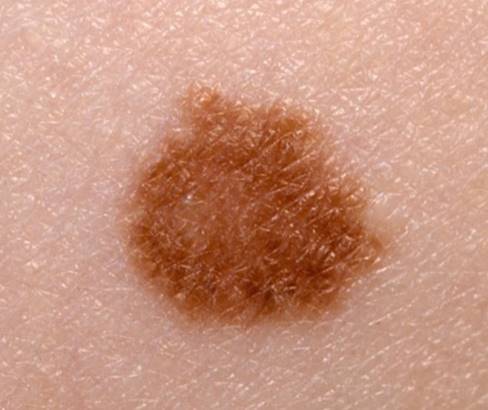
Le mélanome doit être distingué des grains de beauté (naevus) qui correspondent à des tumeurs bénignes.
Les facteurs de risque
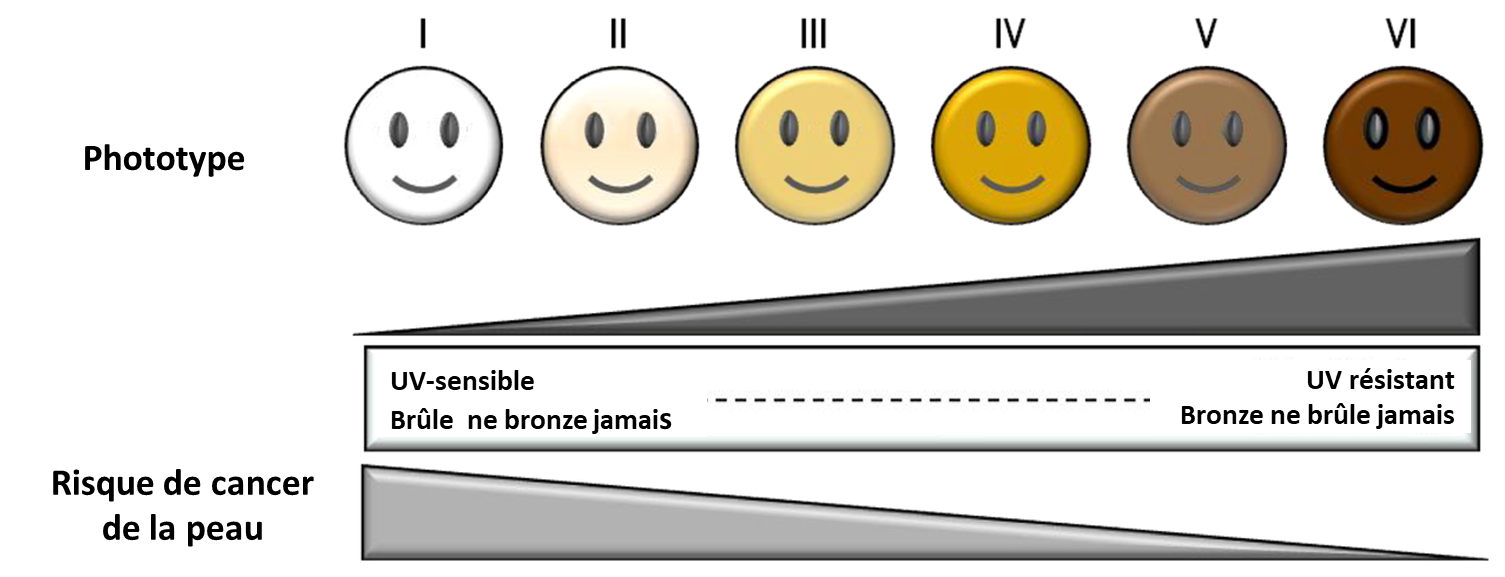
L’exposition solaire (surtout les coups de soleil répétés dans l’enfance ou à l’adolescence) mais également l’utilisation de sources artificielles (cabines de bronzage) sont des facteurs de risque bien connus mais n’expliquent pas tous les mélanomes.
Les personnes ayant un risque accru de développer un mélanome sont :
- Les personnes à phototype clair (peau claire, yeux bleus, cheveux roux) plus volontiers sujets aux coups de soleil,
- Les personnes présentant un grand nombre de naevus ou un syndrome du naevus atypique,
- Les personnes ayant un antécédent personnel ou familial de mélanome
- Les personnes avec une immunosuppression (par exemple lors d’une greffe d’organe)
Reconnaître un mélanome
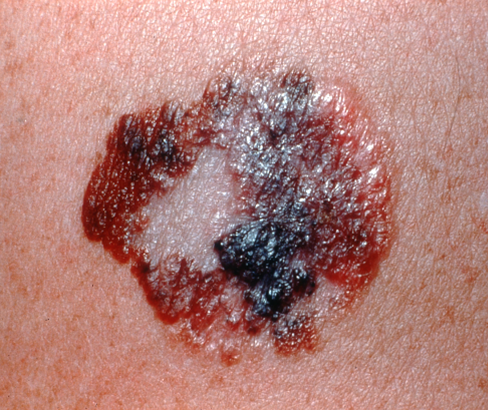
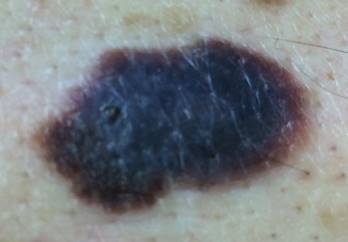
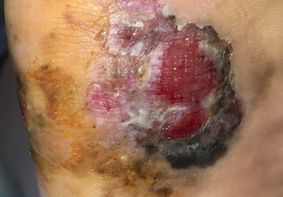
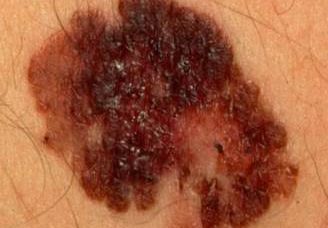
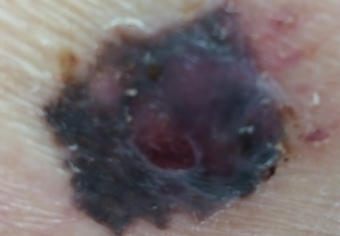
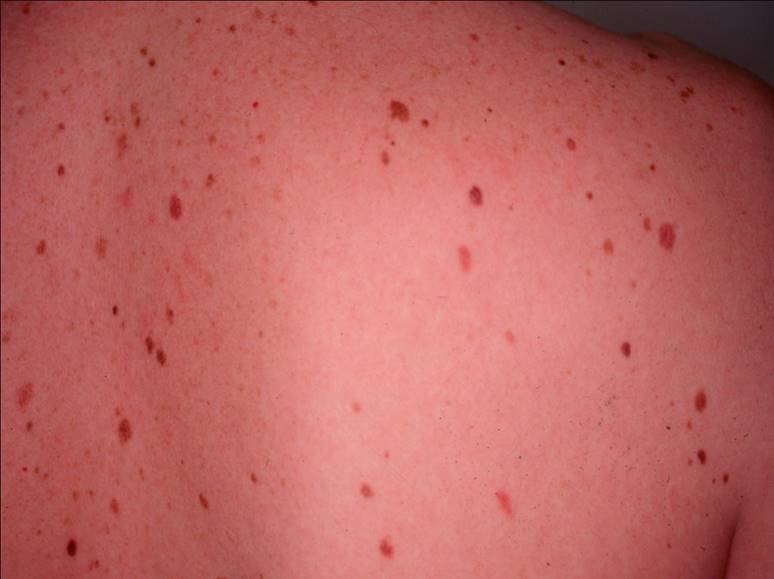
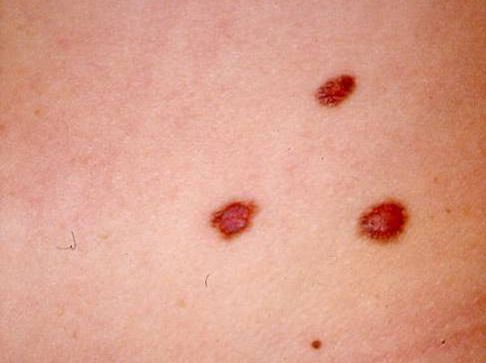
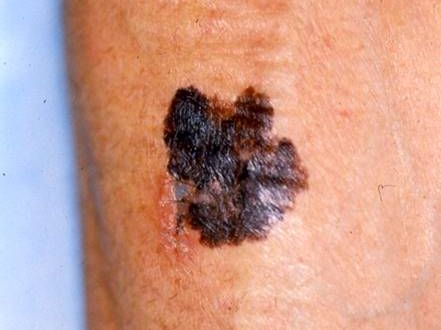
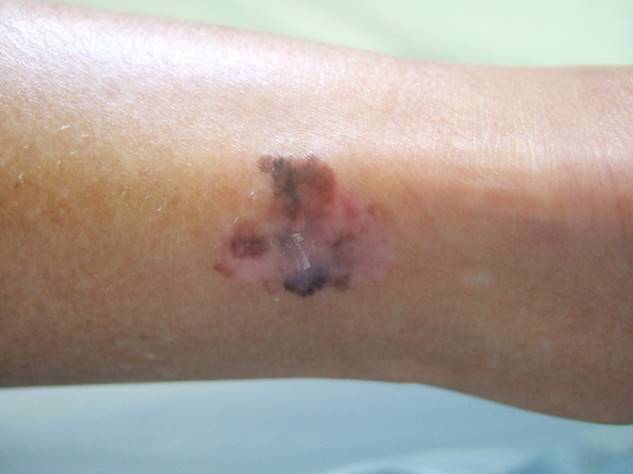
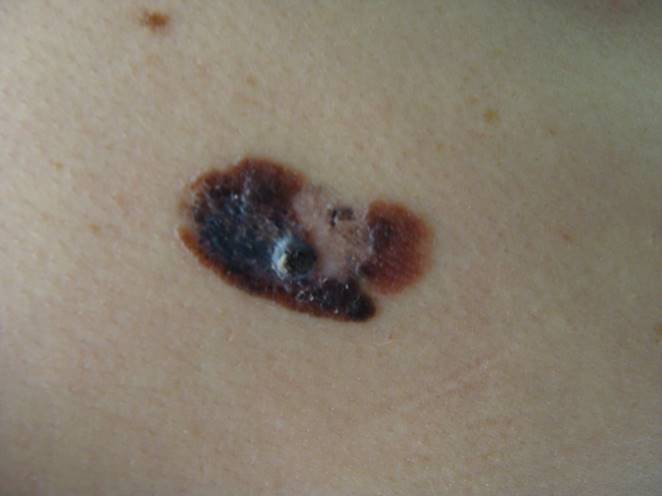
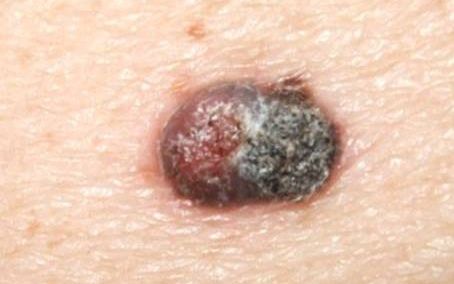
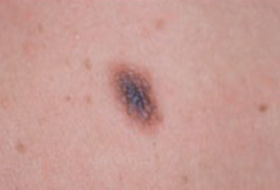
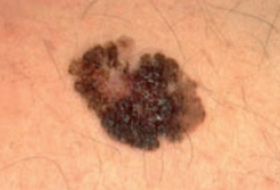
Les mélanomes ont souvent l’aspect de lésions pigmentées (il existe parfois des formes non pigmentées dites achromiques) qui répondent aux caractéristiques suivantes :
La règle ABCDE
- Asymétrie
- Bords Irréguliers
- Couleur inhomogène
- Diamètre > 6 mm
- Évolutivité
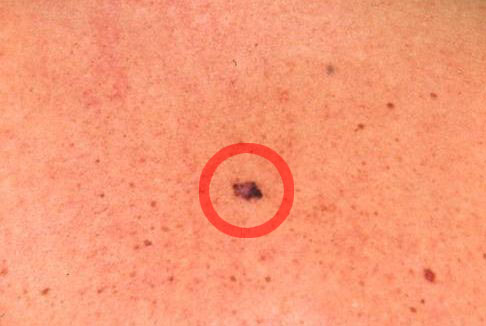
La notion d’évolutivité (modification d’une lésion ou apparition) est également un critère important (signe E).
Différencier Naevus et Mélanome
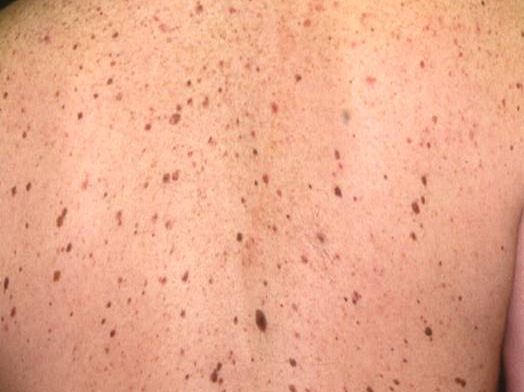
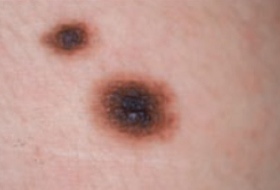
Chez un sujet donné les naevus tendent à se ressembler. Ils ont “un air de famille”.
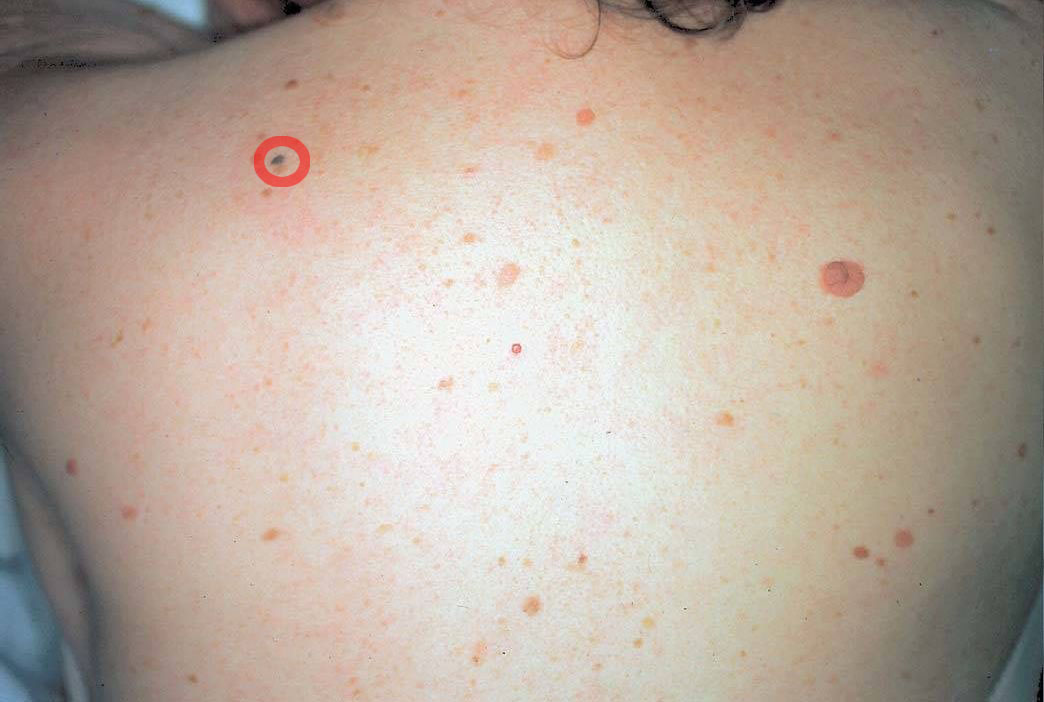
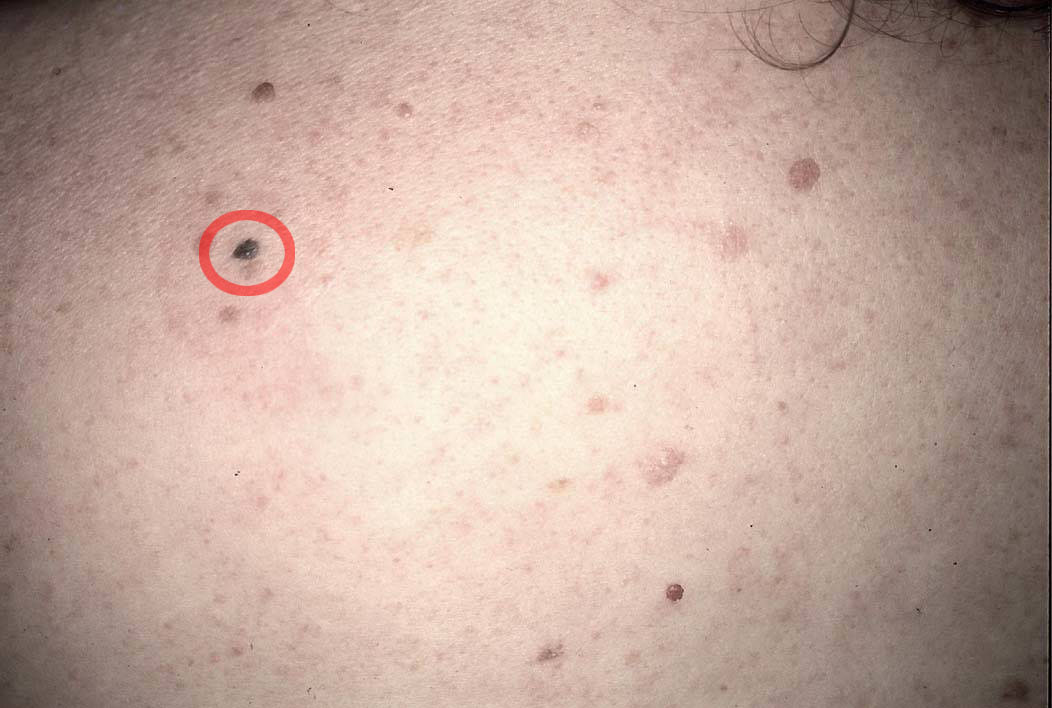
Le naevus qui ne ressemble pas aux autres (vilain petit canard) doit attirer l’attention.
Cela explique que l’on n’examine jamais une lésion isolément mais que l’on vous examine de la tête aux pieds.
Aspects les plus fréquents
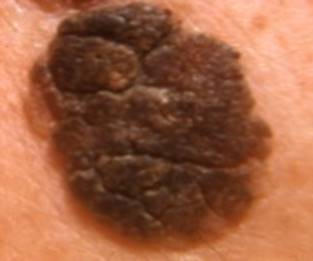
Mélanome Superficiel Extensif (SSM) : une tâche sur laquelle un nodule peut apparaître.
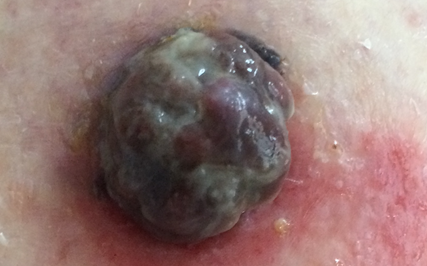
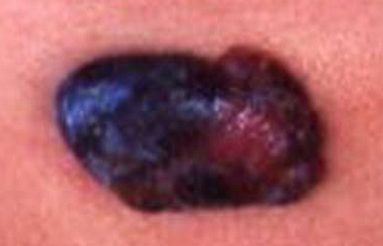
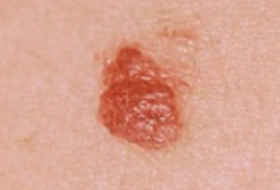
Mélanome Nodulaire : un nodule marron ou rosé.
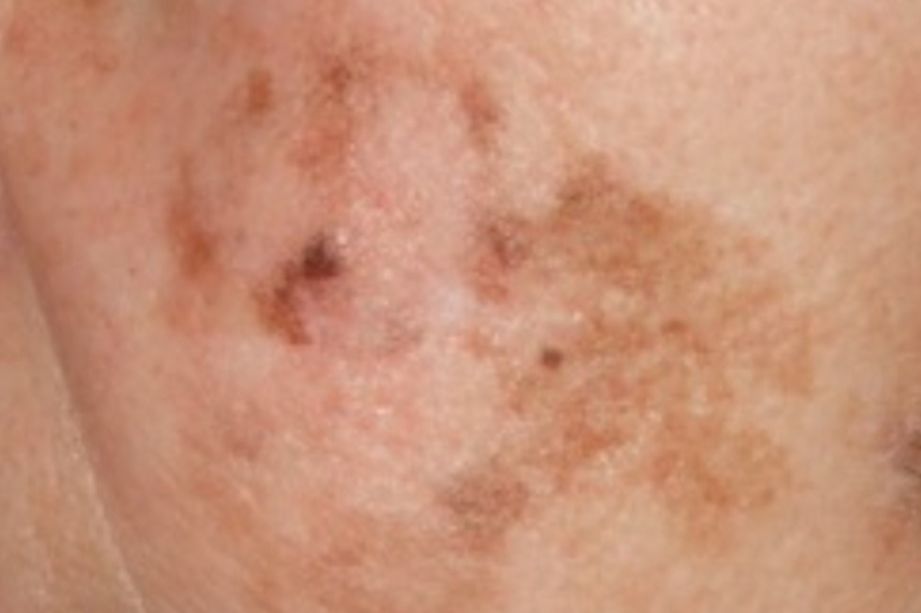
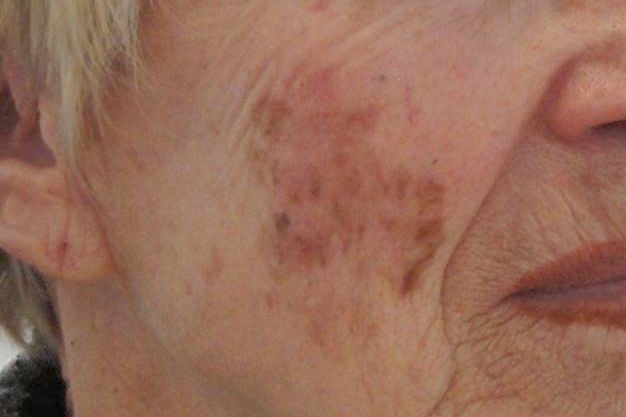
Mélanome Lentigineux de Dubreuilh : une tâche sur le visage.
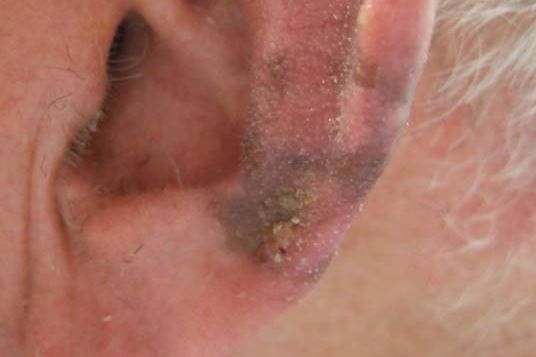
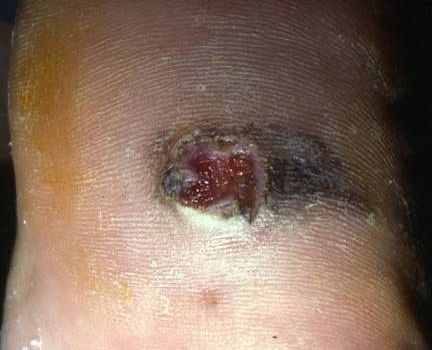
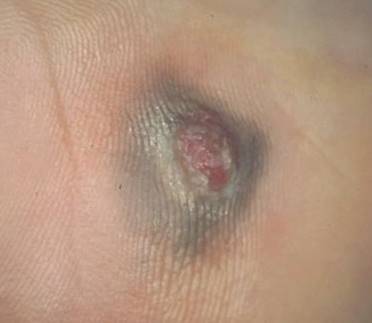
Mélanome Acrolentigineux : une tâche ou une plaie sur les paumes et les plantes.
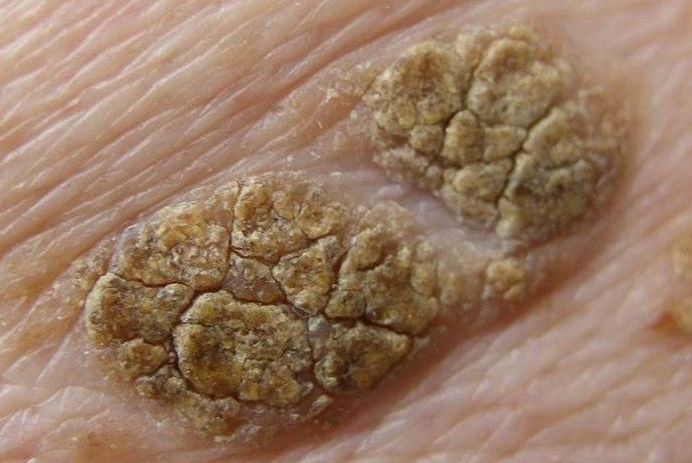
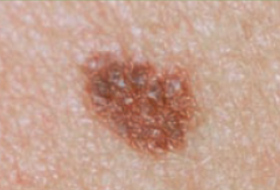
Les Kératoses Séborrhéiques sont des lésions bénignes comme « posées » sur la peau, beaucoup plus fréquentes que le mélanome.
Distinguer les lésions
Il est important d’apprendre à distinguer les lésions bénignes et les lésions malignes pour savoir quand consulter un dermatologue.
Regardez bien la différence :![]() Bénin /
Bénin / ![]() Malin
Malin
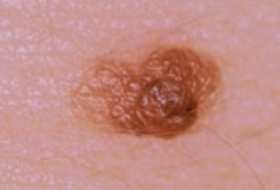
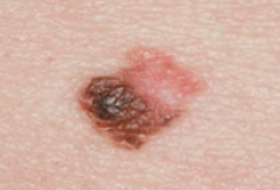
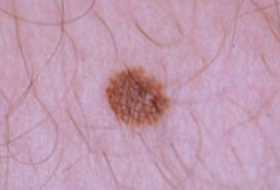
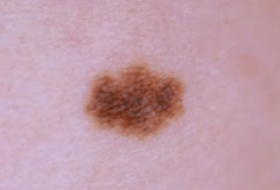
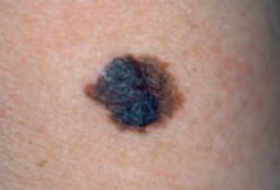
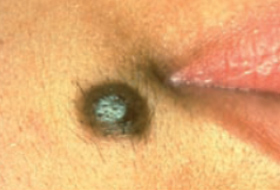
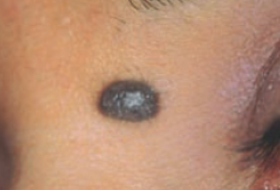
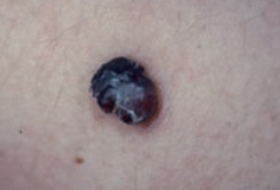
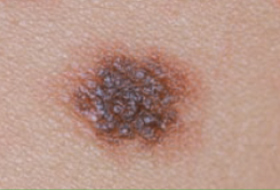
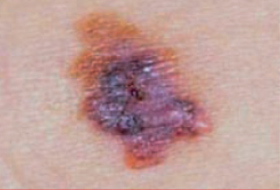
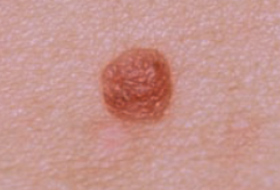
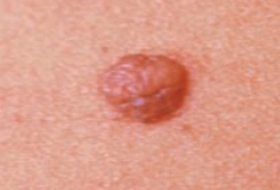
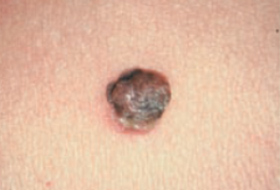
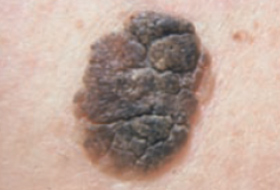
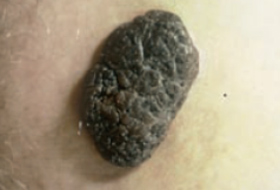
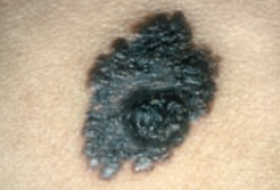
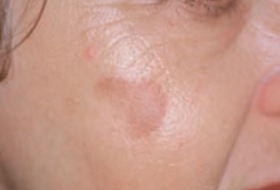
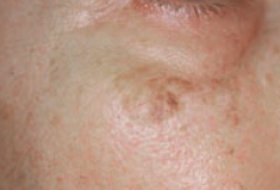
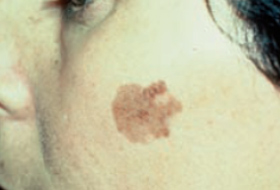
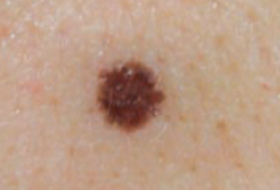
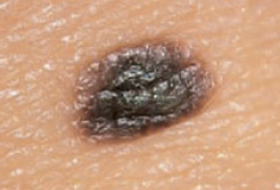
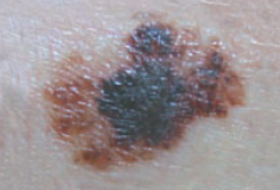
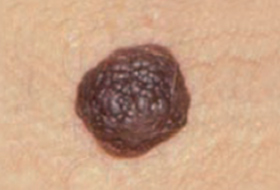
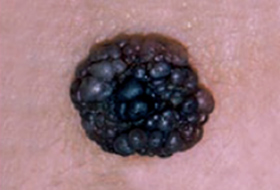
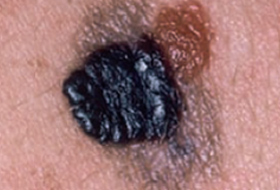

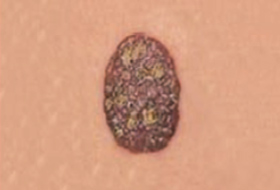
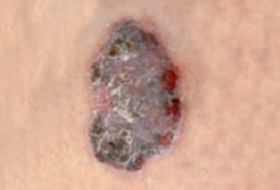
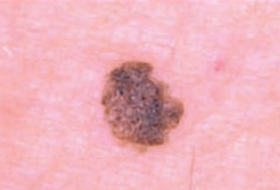
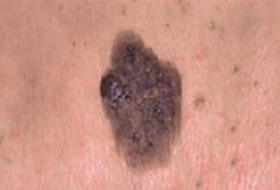
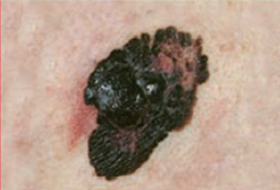
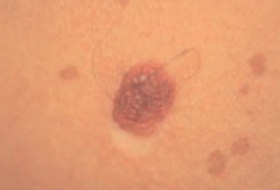
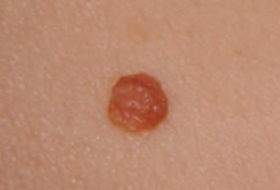
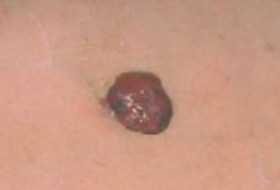
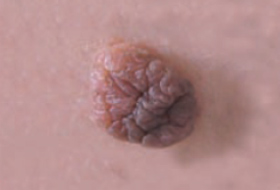
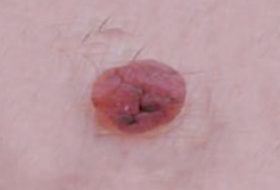
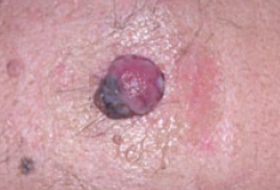
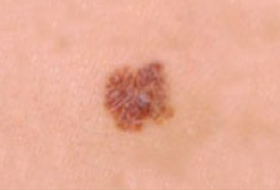
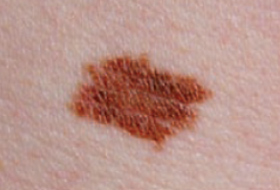
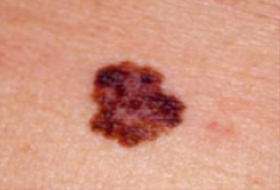
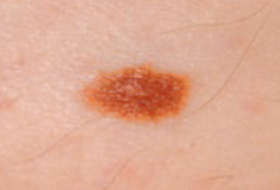
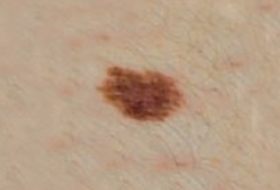
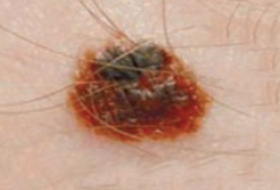
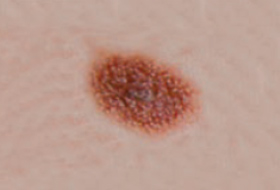
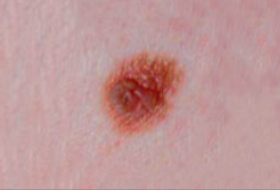
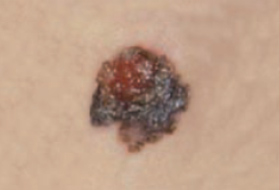
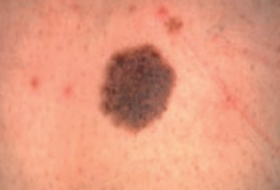
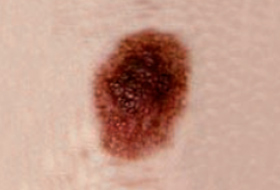
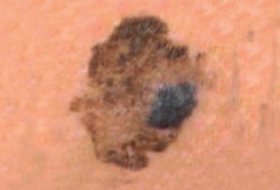
Les grandes lignes de la prise en charge
Le pronostic du mélanome est corrélé à l’épaisseur de la tumeur (indice de Breslow) qui est déterminée par le pathologiste après l’exérèse chirurgicale de la lésion.
La prise en charge repose dans la majorité des cas sur l’exérèse de la lésion avec des marges de sécurité de 1 à 2 cm (parfois 5 mm pour certaines formes dites « in situ »).
Un prélèvement de ganglion sentinelle peut être associé lorsque l’épaisseur de la tumeur est supérieure à 1 mm (0,8 mm pour certains) afin de mieux estimer le pronostic.
Un traitement préventif (adjuvant) par immunothérapie (lien 1 – lien 2) ou thérapies ciblées (pour les tumeurs BRAF V600 mutées) peut être proposé pour les mélanomes à risque de récidive (forte épaisseur, ulcération, présence d’une atteinte ganglionnaire).
Entrainez votre œil à reconnaître le tueur
- Blausen.com staff (2014). "Medical gallery of Blausen Medical 2014". WikiJournal of Medicine
- John D’Orazio, Stuart Jarrett, Alexandra Amaro-Ortiz and Timothy Scott, CC BY 3.0 https://creativecommons.org/licenses/by/3.0, via Wikimedia Commons